Endometrium, czyli błona śluzowa wyściełająca jamę macicy, odgrywa kluczową rolę w życiu każdej kobiety. Po menopauzie, gdy aktywność hormonalna jajników wygasa, jego struktura i grubość ulegają znaczącym zmianom. Zrozumienie, jaka jest prawidłowa grubość endometrium w tym okresie, jest niezwykle ważne, ponieważ wszelkie odchylenia od normy mogą sygnalizować potencjalne problemy zdrowotne. W tym artykule postaram się rozwiać Państwa obawy, dostarczając rzetelnych informacji na temat norm, przyczyn nieprawidłowości, a także diagnostyki i leczenia, aby każda kobieta mogła świadomie dbać o swoje zdrowie.
Prawidłowa grubość endometrium po menopauzie: kluczowe normy i sygnały ostrzegawcze
- U kobiet po menopauzie niestosujących HTZ, prawidłowa grubość endometrium wynosi do 4-5 mm.
- Dla kobiet stosujących hormonalną terapię zastępczą (HTZ), dopuszczalna grubość endometrium to do 8 mm.
- Każde krwawienie lub plamienie z dróg rodnych po menopauzie jest sygnałem alarmowym i wymaga natychmiastowej konsultacji ginekologicznej.
- Grubość endometrium powyżej 12 mm jest silnym wskazaniem do pilnej diagnostyki w kierunku raka endometrium.
- Diagnostyka obejmuje USG przezpochwowe, a w razie potrzeby biopsję, histeroskopię lub wyłyżeczkowanie.
- Leczenie zależy od typu przerostu: hormonalne dla przerostu bez atypii, operacyjne dla przerostu z atypią.
Endometrium: Co to jest i jak zmienia się po menopauzie?
Endometrium to błona śluzowa wyściełająca jamę macicy, która w wieku rozrodczym każdej kobiety przechodzi cykliczne zmiany. Pod wpływem hormonów, głównie estrogenów i progesteronu, narasta ona w pierwszej fazie cyklu, przygotowując się na przyjęcie zapłodnionej komórki jajowej. Jeśli do ciąży nie dochodzi, endometrium złuszcza się, co manifestuje się jako miesiączka.
Po menopauzie, na skutek naturalnego wygaśnięcia czynności hormonalnej jajników i drastycznego spadku poziomu estrogenów, endometrium przestaje cyklicznie narastać. Ulega ono procesowi atrofii, czyli zaniku, stając się znacznie cieńsze i mniej aktywne metabolicznie. To naturalny i fizjologiczny proces, który jest kluczowy dla zrozumienia norm dotyczących jego grubości w tym okresie życia kobiety.
Prawidłowa grubość endometrium po menopauzie: Konkretne normy
Dla kobiet po menopauzie, które nie stosują hormonalnej terapii zastępczej (HTZ), za normę uznaje się grubość endometrium do 4-5 mm. Jest to wynik wspomnianej wcześniej naturalnej atrofii, która sprawia, że błona śluzowa macicy staje się cienka i nieaktywna. Wartość ta jest punktem odniesienia dla lekarzy podczas oceny wyników badań ultrasonograficznych.
Sytuacja wygląda nieco inaczej u kobiet stosujących hormonalną terapię zastępczą (HTZ). W ich przypadku dopuszczalna grubość endometrium jest wyższa i może wynosić do 8 mm. Wynika to z faktu, że dostarczane z zewnątrz hormony (estrogeny, często w połączeniu z progestagenami) stymulują błonę śluzową macicy, co powoduje jej niewielkie pogrubienie. Jest to zjawisko oczekiwane i zazwyczaj nie budzi niepokoju, o ile mieści się w przyjętych normach.
Pogrubione endometrium: Kiedy jest powodem do niepokoju?
Przerost endometrium, nazywany również hiperplazją, to stan, w którym grubość błony śluzowej macicy przekracza przyjęte normy dla kobiet po menopauzie. Jest to najczęstsza przyczyna nieprawidłowych krwawień z dróg rodnych w tym okresie. Szczególnie niepokojąca jest sytuacja, gdy grubość endometrium przekracza 12 mm w takim przypadku jest to silne wskazanie do pilnej i szczegółowej diagnostyki w kierunku raka endometrium.
Chciałabym bardzo mocno podkreślić, że każde krwawienie lub plamienie z dróg rodnych po menopauzie jest objawem nieprawidłowym i wymaga natychmiastowej konsultacji ginekologicznej. Nie wolno tego lekceważyć, ponieważ jest to kluczowy symptom, który może świadczyć o przeroście, a niestety, także o nowotworze endometrium. Wczesna diagnoza jest tutaj na wagę złota.
Choć krwawienie jest najważniejszym sygnałem alarmowym, inne niespecyficzne objawy, takie jak ból w podbrzuszu, uczucie ucisku czy dyskomfort, również powinny skłonić do wizyty u lekarza. Chociaż są one mniej bezpośrednio związane z przerostem endometrium, zawsze warto je skonsultować, aby wykluczyć inne możliwe przyczyny.Główne przyczyny przerostu endometrium: Co zwiększa ryzyko?
Główną przyczyną przerostu endometrium jest nadmierna stymulacja estrogenowa przy niedoborze progesteronu. Estrogeny, nawet w niewielkich ilościach produkowane po menopauzie, mogą prowadzić do niekontrolowanego rozrostu błony śluzowej macicy, jeśli nie są równoważone przez progesteron, który normalnie hamuje ten wzrost.
Istnieją czynniki ryzyka, na które pacjentka ma wpływ. Jednym z nich jest otyłość. Tkanka tłuszczowa, zwłaszcza ta zlokalizowana w okolicy brzucha, produkuje estrogeny, co dodatkowo zwiększa stymulację endometrium. Utrzymanie prawidłowej wagi poprzez zdrową, zbilansowaną dietę i regularną aktywność fizyczną jest zatem kluczowym elementem profilaktyki.
Ponadto, na ryzyko przerostu endometrium wpływają również inne choroby i leki:
- Cukrzyca
- Nadciśnienie tętnicze
- Zespół policystycznych jajników (PCOS) choć to schorzenie typowe dla wieku rozrodczego, jego konsekwencje mogą zwiększać ryzyko w późniejszym życiu.
- Późna menopauza
- Bezdzietność (nulliparity)
- Stosowanie niektórych leków, np. tamoksyfenu, który jest używany w leczeniu raka piersi, a który ma działanie estrogenne na endometrium.
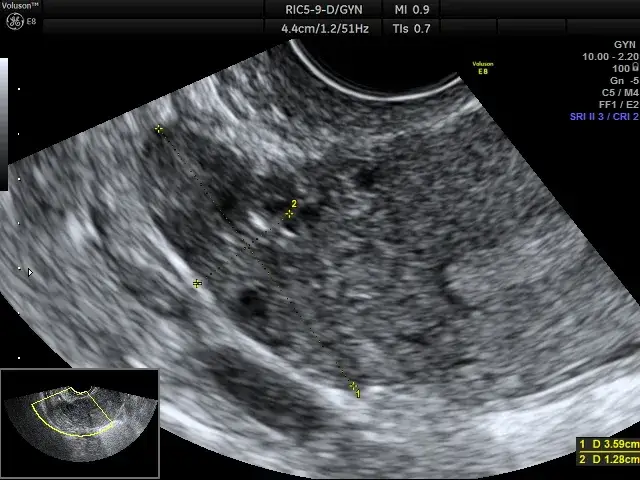
Diagnostyka przerostu endometrium: Jakie badania wykonuje lekarz?
Podstawowym i niezwykle precyzyjnym badaniem, które pozwala na ocenę grubości endometrium, jest USG przezpochwowe. Dzięki niemu lekarz może dokładnie zmierzyć błonę śluzową macicy i ocenić jej strukturę, co jest pierwszym krokiem w diagnostyce wszelkich nieprawidłowości.
W przypadku, gdy wynik USG jest nieprawidłowy i sugeruje przerost, kolejnym krokiem jest często biopsja aspiracyjna endometrium. Jest to badanie mało inwazyjne, które zazwyczaj wykonuje się w gabinecie lekarskim. Polega ono na pobraniu niewielkiej próbki tkanki z jamy macicy za pomocą cienkiej rurki, co pozwala na ocenę mikroskopową endometrium.
W uzasadnionych przypadkach, gdy biopsja aspiracyjna jest niewystarczająca lub wynik jest niejednoznaczny, lekarz może zlecić dokładniejsze metody diagnostyczne. Należą do nich histeroskopia, czyli oglądanie wnętrza macicy za pomocą cienkiej kamery, z możliwością pobrania celowanego wycinka, oraz tradycyjne wyłyżeczkowanie jamy macicy, które pozwala na uzyskanie większej ilości materiału do badania histopatologicznego.
Badanie histopatologiczne: Co oznaczają wyniki?
Po pobraniu próbki tkanki z endometrium, materiał jest wysyłany do badania histopatologicznego, które pozwala na określenie typu przerostu. Wyróżnia się przerost bez atypii. Oznacza to, że komórki endometrium są pogrubione, ale nie wykazują cech nieprawidłowego, nowotworowego wzrostu. Wiąże się on z mniejszym ryzykiem transformacji nowotworowej, choć wymaga obserwacji i często leczenia.
Znacznie poważniejszym rozpoznaniem jest przerost z atypią. W tym przypadku komórki endometrium wykazują już pewne cechy nieprawidłowości, które świadczą o ich potencjale do złośliwej transformacji. Przerost z atypią jest uważany za stan przedrakowy i wiąże się z wysokim ryzykiem rozwoju raka trzonu macicy, dlatego wymaga pilnego i zdecydowanego postępowania.
Leczenie pogrubionego endometrium: Dostępne opcje
Leczenie pogrubionego endometrium jest ściśle uzależnione od wyniku badania histopatologicznego. W przypadku rozpoznania przerostu bez atypii, często stosuje się leczenie hormonalne. Polega ono na podawaniu progestagenów, które mają za zadanie zahamować rozrost endometrium i doprowadzić do jego ścieńczenia. Progestageny mogą być przyjmowane doustnie lub w formie wkładki domacicznej uwalniającej hormon, co jest bardzo skuteczną i wygodną opcją.Zupełnie inne podejście stosuje się w przypadku przerostu z atypią, zwłaszcza u kobiet po menopauzie. Ze względu na wysokie ryzyko transformacji nowotworowej, w takich sytuacjach najczęściej wskazane jest leczenie operacyjne, czyli histerektomia (usunięcie macicy). Jest to radykalne, ale często niezbędne rozwiązanie, które ma na celu zapobieżenie rozwojowi raka trzonu macicy.
Przeczytaj również: Ile dni trwa miesiączka? Kiedy okres jest za krótki, a kiedy za długi?
Profilaktyka po menopauzie: Jak dbać o zdrowie endometrium?
Kluczową rolę w profilaktyce i wczesnym wykrywaniu problemów z endometrium po menopauzie odgrywają regularne wizyty ginekologiczne i badania USG. Nawet jeśli nie odczuwają Państwo żadnych niepokojących objawów, systematyczne kontrole pozwalają na monitorowanie stanu błony śluzowej macicy i szybkie reagowanie na wszelkie nieprawidłowości. Pamiętajmy, że wczesna diagnoza to podstawa skutecznego leczenia.
Nie bez znaczenia jest również zdrowy styl życia. Utrzymanie prawidłowej wagi ciała, regularna aktywność fizyczna oraz zbilansowana dieta mają ogromny wpływ na zmniejszenie ryzyka przerostu endometrium. Jak już wspomniałam, otyłość jest istotnym czynnikiem ryzyka ze względu na produkcję estrogenów przez tkankę tłuszczową. Dbanie o siebie to inwestycja w zdrowie, która procentuje również w okresie menopauzy.