Rozumiem, że udar to wydarzenie, które zmienia życie w jednej chwili, a pytanie o długość i przebieg rehabilitacji jest jednym z pierwszych i najważniejszych, jakie pojawiają się w głowach pacjentów i ich bliskich. W tym artykule wyjaśnię, jak długo trwa rehabilitacja po udarze w szpitalu, jakie są jej kluczowe etapy oraz od czego zależy indywidualny czas trwania tego procesu. Moim celem jest dostarczenie praktycznych i uspokajających informacji, które pomogą Wam zrozumieć tę drogę i przygotować się na kolejne kroki.
Rehabilitacja po udarze w szpitalu ile trwa i co dalej?
- Wczesna rehabilitacja na oddziale udarowym trwa zazwyczaj od 2 do 3 tygodni.
- Pobyt na oddziale rehabilitacji neurologicznej w ramach NFZ może trwać od 6 do 16 tygodni.
- Długość rehabilitacji zależy od rozległości udaru, wieku, chorób współistniejących, szybkości rozpoczęcia terapii oraz zaangażowania pacjenta.
- Rehabilitacja jest kompleksowa i obejmuje fizjoterapię, terapię mowy, zajęciową oraz wsparcie psychologiczne.
- Po wypisie ze szpitala leczenie jest kontynuowane w ośrodkach dziennych, w domu lub prywatnie.
Ile potrwa rehabilitacja w szpitalu konkretne ramy czasowe
Wczesna rehabilitacja po udarze to proces, który można podzielić na dwa główne etapy, każdy z nich ma swoje specyficzne cele i ramy czasowe. Z mojego doświadczenia wiem, że zrozumienie tych etapów jest kluczowe dla pacjentów i ich rodzin, aby wiedzieli, czego mogą się spodziewać.
Pierwsze tygodnie po udarze są niezwykle intensywne i skupiają się na ratowaniu życia oraz zapobieganiu dalszym powikłaniom. Po ustabilizowaniu stanu pacjenta, rozpoczyna się wczesna rehabilitacja, która ma na celu jak najszybsze uruchomienie i przywrócenie podstawowych funkcji.
Etap I: Pierwsze dni na oddziale udarowym (2-3 tygodnie)
Rehabilitacja rozpoczyna się już na oddziale udarowym, zazwyczaj w ciągu 24-48 godzin od wystąpienia udaru, jeśli stan pacjenta na to pozwala. Ten wczesny etap trwa średnio od 2 do 3 tygodni. Jego głównym celem jest wczesne uruchomienie pacjenta, zapobieganie powikłaniom związanym z długotrwałym unieruchomieniem, takim jak odleżyny czy przykurcze, oraz stopniowa pionizacja. Terapeuci pracują nad nauką siadania, utrzymania równowagi i pierwszymi próbami stania, co jest fundamentem dla dalszych postępów.
Etap II: Pobyt na oddziale rehabilitacji neurologicznej (do 16 tygodni w ramach NFZ)
Po zakończeniu leczenia na oddziale udarowym, jeśli stan pacjenta jest stabilny i wymaga dalszej intensywnej terapii, zostaje on skierowany na oddział rehabilitacji neurologicznej. To tutaj odbywa się najbardziej intensywna faza przywracania utraconych funkcji. W ramach Narodowego Funduszu Zdrowia (NFZ) pobyt na takim oddziale może trwać od 6 do 16 tygodni. Koncentrujemy się wówczas na odzyskiwaniu zdolności do samodzielnego chodzenia, poprawie mowy i komunikacji, a także na przywracaniu sprawności rąk i dłoni, co jest kluczowe dla powrotu do codziennych aktywności.
Czy zawsze 16 tygodni? Od czego zależy decyzja lekarza?
Warto podkreślić, że 16 tygodni to maksymalny czas pobytu na oddziale rehabilitacji neurologicznej w ramach NFZ. Nie oznacza to jednak, że każdy pacjent spędzi tam pełne cztery miesiące. Ostateczna długość pobytu zależy od wielu czynników, przede wszystkim od indywidualnego stanu pacjenta, jego postępów w rehabilitacji oraz decyzji zespołu lekarskiego. Zespół ten regularnie ocenia stan pacjenta i na podstawie jego rokowań oraz osiągniętych rezultatów podejmuje decyzję o kontynuacji leczenia stacjonarnego, skierowaniu do ośrodka dziennego lub wypisie do domu z zaleceniem dalszej rehabilitacji ambulatoryjnej. Moim zdaniem, najważniejsze jest, aby rehabilitacja była dostosowana do potrzeb pacjenta i prowadzona tak długo, jak przynosi wymierne korzyści.
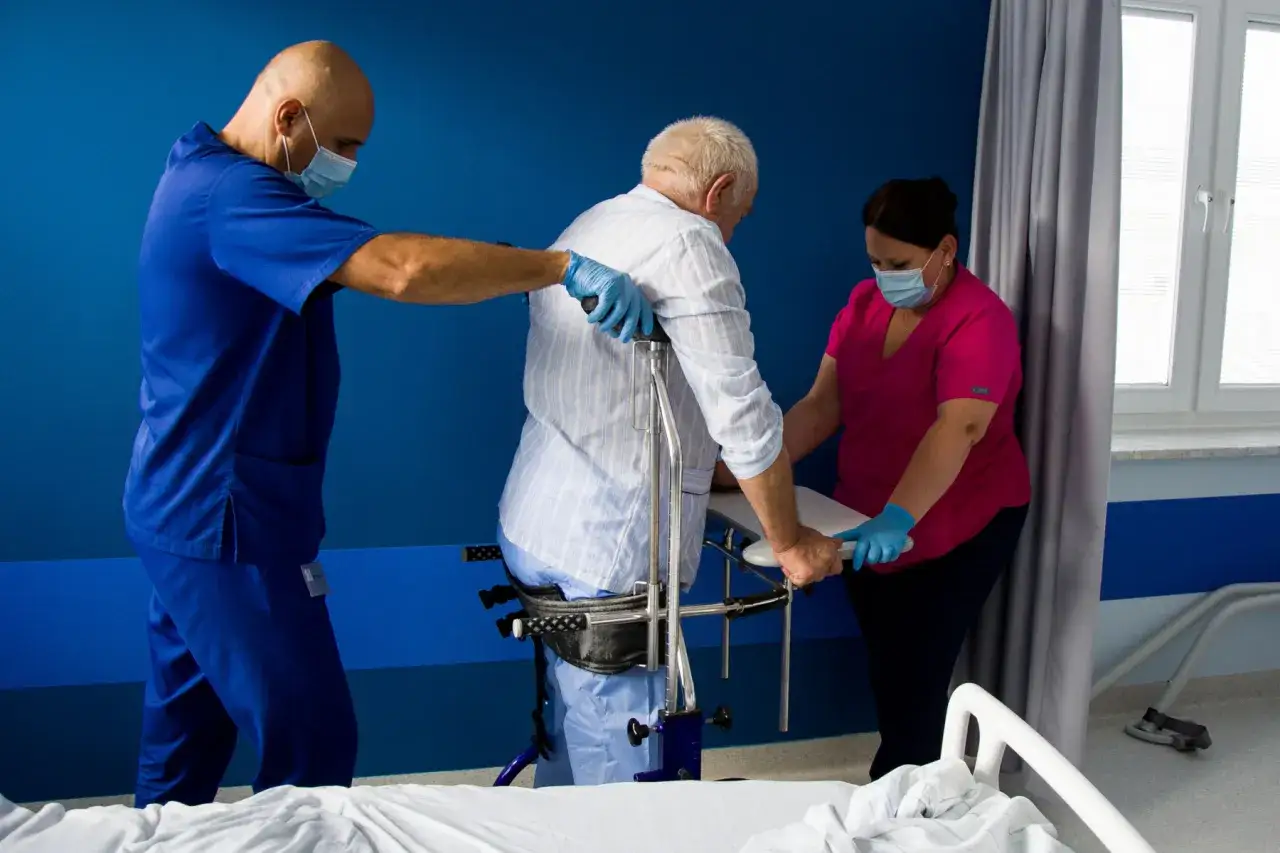
Co wpływa na długość rehabilitacji w szpitalu
Z mojego doświadczenia wynika, że długość i intensywność rehabilitacji po udarze to kwestia bardzo indywidualna. Nie ma dwóch identycznych przypadków, a na czas powrotu do sprawności wpływa wiele zmiennych. Zrozumienie tych czynników może pomóc pacjentom i ich rodzinom w lepszym przygotowaniu się na proces leczenia i realne oszacowanie jego przebiegu.
Rodzaj i rozległość udaru: Jak uszkodzenie mózgu wpływa na czas leczenia
Jednym z najważniejszych czynników jest rodzaj udaru niedokrwienny (spowodowany zatrzymaniem dopływu krwi do mózgu) czy krwotoczny (spowodowany wylewem krwi do mózgu) oraz rozległość uszkodzenia mózgu. Udar o mniejszej rozległości i mniejszym uszkodzeniu tkanki mózgowej zazwyczaj wiąże się z krótszym czasem rehabilitacji i lepszymi rokowaniami. Im większe i bardziej rozległe uszkodzenie, tym dłuższy i bardziej intensywny proces rehabilitacji jest potrzebny, aby odzyskać utracone funkcje. Lokalizacja udaru również ma znaczenie uszkodzenia w kluczowych obszarach odpowiedzialnych za mowę czy ruch mogą wymagać dłuższej i bardziej specjalistycznej terapii.
Wiek i choroby współistniejące: Kiedy rehabilitacja może się wydłużyć
Wiek pacjenta odgrywa istotną rolę. Młodsi pacjenci często mają większą zdolność do neuroplastyczności, czyli zdolności mózgu do tworzenia nowych połączeń nerwowych, co może sprzyjać szybszemu powrotowi do zdrowia. Niestety, obecność chorób współistniejących, takich jak choroby serca, cukrzyca, nadciśnienie czy przewlekłe choroby płuc, może znacząco wydłużyć proces rehabilitacji. Te schorzenia mogą osłabiać organizm, utrudniać intensywne ćwiczenia, a także zwiększać ryzyko powikłań, co z kolei spowalnia postępy i wymaga ostrożniejszego podejścia do terapii.
Twoje zaangażowanie: Dlaczego motywacja pacjenta jest kluczowa dla postępów
Chcę podkreślić, że motywacja i zaangażowanie pacjenta to absolutnie kluczowe czynniki wpływające na efektywność i długość rehabilitacji. Rehabilitacja to ciężka praca, która wymaga determinacji, cierpliwości i aktywnej współpracy z zespołem terapeutycznym. Pacjenci, którzy są zmotywowani do ćwiczeń, aktywnie uczestniczą w terapiach i wierzą w możliwość poprawy, często osiągają znacznie szybsze i lepsze rezultaty. Wsparcie rodziny w budowaniu tej motywacji jest nieocenione.
Moment startu: Jak szybkie rozpoczęcie ćwiczeń skraca pobyt w szpitalu
Nie mogę przecenić znaczenia szybkiego rozpoczęcia rehabilitacji. Badania jednoznacznie pokazują, że im wcześniej pacjent zacznie ćwiczyć idealnie w ciągu 24-48 godzin od udaru, jeśli stan kliniczny na to pozwala tym lepsze są rokowania i tym krótszy może być ogólny czas pobytu w szpitalu. Wczesna interwencja zapobiega utrwalaniu się nieprawidłowych wzorców ruchowych, zmniejsza ryzyko powikłań i stymuluje mózg do szybszej regeneracji. To jest moment, w którym czas gra na naszą korzyść.
Typowy dzień na oddziale rehabilitacji plan działania
Dzień na oddziale rehabilitacji neurologicznej jest intensywny i wypełniony różnorodnymi terapiami, które mają na celu kompleksowe przywracanie sprawności. Z mojego punktu widzenia, to właśnie ta różnorodność i indywidualne podejście do każdego pacjenta sprawiają, że rehabilitacja jest tak skuteczna.
Pacjenci często są zaskoczeni, jak wiele dzieje się w ciągu dnia. Plan jest zazwyczaj ściśle ułożony, aby maksymalnie wykorzystać czas i energię pacjenta, a jednocześnie zapewnić mu odpowiedni odpoczynek.
Poranna sesja: Od ćwiczeń przyłóżkowych do nauki siadania i wstawania
Poranek na oddziale rehabilitacji często zaczyna się od kinezyterapii. W zależności od stanu pacjenta, mogą to być ćwiczenia bierne (wykonywane przez fizjoterapeutę), ćwiczenia czynno-bierne lub czynne (wykonywane samodzielnie przez pacjenta). Celem jest poprawa zakresu ruchu, siły mięśniowej i koordynacji. Kluczowym elementem jest także pionizacja stopniowe przyzwyczajanie organizmu do pozycji stojącej, a następnie nauka siadania, wstawania i wreszcie, co jest ogromnym sukcesem, nauka chodu. Często wykorzystujemy do tego specjalistyczny sprzęt, taki jak stół pionizacyjny czy poręcze.
Terapia mowy i połykania: Praca z neurologopedą nad kluczowymi funkcjami
Wielu pacjentów po udarze doświadcza problemów z mową (afazja) lub połykaniem (dysfagia). Dlatego nieodłącznym elementem rehabilitacji jest praca z neurologopedą. Sesje logopedyczne koncentrują się na przywracaniu zdolności komunikacyjnych od prostych dźwięków, przez słowa, po budowanie zdań. Równie ważna jest terapia połykania, która pomaga pacjentom bezpiecznie przyjmować pokarmy i płyny, co znacząco poprawia jakość życia i zmniejsza ryzyko zachłyśnięcia.
Terapia zajęciowa: Jak na nowo nauczyć się codziennych czynności?
Terapia zajęciowa to niezwykle praktyczny element rehabilitacji. Jej celem jest przywrócenie pacjentom zdolności do samodzielnego wykonywania codziennych czynności, takich jak ubieranie się, jedzenie, mycie, przygotowywanie posiłków czy korzystanie z toalety. Terapeuci zajęciowi uczą pacjentów adaptacyjnych technik, wykorzystania sprzętu pomocniczego oraz modyfikacji środowiska domowego, aby ułatwić powrót do samodzielności. To właśnie na tych zajęciach pacjenci odzyskują poczucie kontroli nad swoim życiem.
Wsparcie psychologiczne: Rola neuropsychologa w powrocie do równowagi
Udar to nie tylko fizyczne, ale i ogromne psychiczne wyzwanie. Dlatego wsparcie psychologiczne jest integralną częścią procesu rehabilitacji. Psycholog lub neuropsycholog pomaga pacjentom i ich rodzinom radzić sobie z emocjami towarzyszącymi udarowi lękiem, frustracją, depresją, a także z adaptacją do nowej sytuacji i ewentualnych trwałych ograniczeń. Praca nad funkcjami poznawczymi, takimi jak pamięć, uwaga czy koncentracja, również jest często prowadzona przez neuropsychologa, co jest kluczowe dla pełnego powrotu do równowagi.
Kto tworzy zespół wspierający Twoją sprawność
Rehabilitacja po udarze to praca zespołowa. W szpitalu pacjent otoczony jest opieką interdyscyplinarnego zespołu specjalistów, z których każdy wnosi unikalną wiedzę i umiejętności. Z mojego punktu widzenia, to właśnie ta synergia i współpraca różnych profesjonalistów sprawiają, że proces leczenia jest tak efektywny.
Pamiętaj, że każdy członek zespołu ma do odegrania kluczową rolę w Twojej drodze do odzyskania sprawności. Nie wahaj się zadawać im pytań i dzielić się swoimi obawami.
Lekarz prowadzący i pielęgniarki: Nadzór medyczny i codzienna opieka
Lekarz prowadzący, najczęściej neurolog, jest odpowiedzialny za ogólny nadzór medyczny nad pacjentem. To on koordynuje cały proces leczenia, ustala plan rehabilitacji, monitoruje stan zdrowia, ordynuje leki i podejmuje kluczowe decyzje. Pielęgniarki natomiast zapewniają codzienną opiekę, dbają o higienę, podają leki, monitorują parametry życiowe i są często pierwszym kontaktem dla pacjenta i rodziny, odpowiadając na bieżące pytania i potrzeby.
Fizjoterapeuta: Twój główny partner w odbudowie ruchu
Fizjoterapeuta to bez wątpienia Twój główny partner w odbudowie funkcji ruchowych. To on prowadzi kinezyterapię, czyli ćwiczenia, które mają na celu przywrócenie siły mięśniowej, zakresu ruchu, koordynacji i równowagi. Fizjoterapeuta uczy pacjenta prawidłowych wzorców ruchowych, pomaga w pionizacji, nauce chodu i wykorzystaniu sprzętu pomocniczego. Jego rola jest nieoceniona w odzyskiwaniu samodzielności w poruszaniu się.
Neurologopeda i terapeuta zajęciowy: Specjaliści od zadań specjalnych
Neurologopeda to specjalista, który pomaga pacjentom w walce z zaburzeniami mowy (afazją) i połykania (dysfagią). Dzięki jego pracy pacjenci odzyskują zdolność do komunikacji i bezpiecznego przyjmowania pokarmów. Z kolei terapeuta zajęciowy koncentruje się na przywracaniu zdolności do wykonywania codziennych czynności. Uczy pacjentów, jak na nowo ubierać się, jeść, dbać o higienę osobistą i wykonywać inne czynności, które są niezbędne do samodzielnego funkcjonowania w domu i społeczeństwie.
Przeczytaj również: Rehabilitacja po endoprotezie biodra: Jak odzyskać pełną sprawność?
Droga do domu co po zakończeniu rehabilitacji w szpitalu
Zakończenie rehabilitacji stacjonarnej w szpitalu to ważny moment, ale nie koniec drogi. To raczej kolejny etap, który wymaga odpowiedniego przygotowania i planowania. Z mojego doświadczenia wiem, że ciągłość rehabilitacji po wypisie jest kluczowa dla utrwalenia efektów i dalszej poprawy.
Po opuszczeniu szpitala pacjent ma kilka opcji kontynuowania leczenia, które powinny być dopasowane do jego indywidualnych potrzeb i możliwości.
Skierowanie to podstawa: Jak i gdzie kontynuować leczenie w ramach NFZ?
Aby kontynuować rehabilitację w ramach NFZ po wypisie ze szpitala, niezbędne jest skierowanie. Wystawia je lekarz z oddziału szpitalnego (np. neurologicznego, neurochirurgicznego lub rehabilitacyjnego). Ważne jest, aby to skierowanie uzyskać i złożyć w wybranej placówce rehabilitacyjnej jak najszybciej często w terminie do 14 lub 30 dni od wypisu, w zależności od stanu zdrowia pacjenta. Możliwości kontynuacji to przede wszystkim ośrodki rehabilitacji dziennej lub rehabilitacja domowa.
Rehabilitacja dzienna vs. domowa: Która opcja będzie dla Ciebie najlepsza?
Po szpitalu pacjent może kontynuować rehabilitację w ośrodku rehabilitacji dziennej (ambulatoryjnej). Jest to dobra opcja dla osób, które są w stanie samodzielnie dojeżdżać lub mają zapewniony transport, a potrzebują intensywnej terapii pod okiem specjalistów, ale nie wymagają już całodobowej opieki medycznej. Alternatywą jest rehabilitacja domowa, dostępna w ramach NFZ do 80 dni w roku. Jest to idealne rozwiązanie dla pacjentów, którzy mają trudności z poruszaniem się i dotarciem do ośrodka, a ich stan pozwala na ćwiczenia w znanym i bezpiecznym środowisku domowym pod okiem fizjoterapeuty.
Przygotowanie do wypisu: O czym musisz wiedzieć przed opuszczeniem szpitala?
Przed wypisem ze szpitala upewnij się, że Ty i Twoja rodzina macie wszystkie niezbędne informacje. Poproś o szczegółowy plan dalszej rehabilitacji, w tym zalecenia dotyczące ćwiczeń do wykonywania w domu, informacji o potrzebnym sprzęcie pomocniczym oraz listę placówek, gdzie można kontynuować leczenie. Ważne jest również, aby uzyskać recepty na leki, informacje o terminach kontrolnych wizyt u lekarza oraz kontakty do zespołu terapeutycznego w razie pytań. Ciągłość opieki i rehabilitacji po opuszczeniu szpitala jest kluczowa dla maksymalizacji odzyskanej sprawności i powrotu do jak największej samodzielności.
